No âmbito do D@CL no Hospital de Santa Marta, que se irá realizar a 25 de novembro, Duarte Cacela, responsável do Laboratório de Hemodinâmica deste hospital, e Rúben Ramos, responsável do programa deste D@CL, revelam em que irá consistir este workshop, quais os objetivos a médio prazo deste Laboratório e, ainda, os principais desafios relacionados com os pacientes ANOCA/ INOCA.
Porquê a escolha deste tema?
Rúben Ramos (RR) – Em cerca de dois terços de mulheres e um terço de homens submetidos a coronariografia invasiva por angina estável e/ou teste de isquemia anormal não é detetada doença coronária obstrutiva. A disfunção vascular coronária é uma causa muito prevalente de angina nestes doentes com ANOCA (“Angina with No Obstructive Coronary Arteries”). Uma vez que os testes de isquemia não invasivos não foram concebidos para diagnosticar disfunção coronária vasomotora, este subtipo de cardiopatia isquémica é frequentemente subdiagnosticado e consequentemente subtratado. Atualmente, existem métodos invasivos disponíveis no laboratório de hemodinâmica que permitem de uma forma rápida, sistematizada e reprodutível diagnosticar e classificar os vários subtipos de ANOCA. Nos últimos dois anos, temos utilizado no Hospital de Santa Marta este protocolo de avaliação com frequência crescente (cerca de 60 casos) e esta reunião vai ajudar-nos a divulgar o tema e partilhar a nossa experiência.
Porque é que é importante diagnosticar os pacientes ANOCA/INOCA?
RR – Ao contrário de convicções mais ou menos enraizadas, doentes com ANOCA têm prognóstico cardiovascular desfavorável, baixa capacidade funcional e reduzida qualidade de vida. O diagnóstico adequado é vital para que o tratamento atempado possa ser iniciado de forma a reduzir sintomas, custos de cuidados de saúde e melhorar a qualidade de vida e prognóstico cardiovascular.
Quais são os desafios atuais na avaliação destes doentes? E quais os últimos avanços da ciência?
RR – A disfunção vascular coronária é um diagnóstico heterogéneo que engloba diferentes fenótipos, nomeadamente espasmo epicárdico, espasmo microvascular, vasodilatação anormal e aumento de resistência microvascular. Testes de isquemia não invasivos como PET, RMN ou ecocardiografia de sobrecarga podem ser úteis no diagnóstico, mas apenas avaliam um dos quatro fenótipos. Adicionalmente, estes testes têm muito pouca acuidade para diagnóstico de disfunção vasoespástica ou tem pouca aplicabilidade na prática clínica. Esta limitação é importante porque os distúrbios vasoespáticos coronários, isoladamente ou em combinação com as outras formas de disfunção vascular coronária, são muito frequentes nos doentes ANOCA (nalgumas séries ocorrem em até 80% dos casos). Como não é invulgar nas doenças funcionais, têm proliferado abordagens diagnósticas variáveis, por vezes difíceis de aplicar fora do ambiente de investigação, o que tem gerado alguma entropia no diagnóstico e abordagem dos doentes ANOCA. Recentemente foram dados dois passos importantes para o avanço da avaliação de doentes ANOCA. O primeiro foi a padronização dos métodos invasivos de diagnóstico, classificação dos vários fenótipos e consequente abordagem terapêutica dirigida. Em segundo lugar, estudos recentes, particularmente o ensaio clínico CorMica, têm enfatizado a importância do diagnóstico invasivo sistematizado na escolha de tratamento dirigido pelo fenótipo de cada doente ANOCA. Estes estudos têm sido consistentes na demonstração de melhoria sintomática e da qualidade de vida em relação à abordagem clínica convencional.
Como se deve tratar os pacientes ANOCA/INOCA?
RR – Existem algumas opções terapêuticas para a disfunção vascular coronária. O tratamento foca-se no alívio sintomático, melhoria do perfil de risco cardiovascular, qualidade de vida e prognóstico. Desde logo o diagnóstico de distúrbio vasoespático permite guiar a terapêutica de forma substancialmente diferente da de doentes com disfunção coronária não espástica. Adicionalmente, existem vários estudos a decorrer com novos alvos terapêuticos. O Fasudil, um inibidor rho kinase, parece eficaz na prevenção de vasoespasmo induzido por acetilcolina. Um inibidor de fosfodiesterase 3 (cilostazol) tem sido estudado com sucesso em doentes com vasoespasmo refractário à amlodipina. O sildenafil está a ser testado em mulheres com ANOCA com reserva de fluxo coronário (CFR) < 2.5. O estudo PRIZE está atualmente a investigar os efeitos de uma formulação oral de um antagonista seletivo de endotelina, Zibotentano, nos sintomas, duração de exercício e fluxo miocárdico em doentes com disfunção microvascular coronária.
Quais as suas expectativas para este Day at the CathLab?
RR – Este D@CL terá um formato misto, teórico e prático. Na primeira parte teremos um fórum de discussão onde os convidados farão curtas comunicações sobre o atual panorama do estudo invasivo ANOCA em Portugal, discussão de métodos invasivos e não invasivos e perspetivas atuais e futuras de tratamento. Na segunda parte, mais prática, estaremos no laboratório para aplicar um protocolo compreensivo e sistematizado de estudo invasivo em três doentes com ANOCA. O protocolo que temos utilizado nos últimos dois anos consiste no estudo de fluxo de reserva coronária (CFR) e índice de resistência miocárdica (IMR) com recurso a adenosina endovenosa, fio-guia com sensor de termodiluição e software dedicado (COROVENTIS). Segue-se o estudo de predisposição para vasoespasmo coronário com a administração de doses crescentes de acetilcolina intracoronária e monitorização contínua de sintomas, ECG de 12 derivações e angiografia coronária. Os participantes poderão (hands-on) partilhar a nossa experiência e familiarizar-se com a técnica.
Quais os objetivos a médio e longo prazo do Laboratório de Hemodinâmica do Hospital de Santa Marta?
Duarte Cacela (DC) – O objetivo deste laboratório é consolidar a sua posição como a instituição com o maior portfólio de procedimentos a nível nacional, quer a nível coronário quer a nível estrutural. Além dos estudos de disfunção vascular que servem de tema a este D@CL – e que já são rotina no Hospital de Santa Marta – fazemos OCT, IVUS e Shockwave e somos o maior utilizador de Rotablator a nível nacional. Por outro lado, temos programas dedicados a oclusões crónicas e de ICP de alto risco com ou sem suporte de Impella, e mantemo-nos como um dos centros de maior volume em angioplastia primária. A nível estrutural temos um programa de intervenção valvular que envolve as quatro válvulas cardíacas, incluindo não só TAVI mas também intervenção mitral – quer na insuficiência quer na estenose (valvuloplastia de balão) -, intervenção tricúspide com abordagem edge-to-edge e com implantação de próteses bicava, implantação de próteses pulmonares e ainda o tratamento percutâneo de leaks perivalvulares; a nível pulmonar fazemos angioplastia em contexto agudo e de modo electivo na tromboembolismo crónico. Efetuamos também encerramento de FOPs e CIAs e do apêndice auricular esquerdo; ablação do simpático renal e ablação alcoólica na miocardiopatia hipertrófica; biópsias endomiocárdicas; implantação de válvula restritora do seio coronário (Reducer®) nos pacientes com isquemia refratária não elegíveis para procedimentos de revascularização cirúrgica ou percutânea. Por fim, fomos pioneiros na implantação de dispositivo de monitorização hemodinâmica com implantação de dispositivo CardioMEMS® na artéria pulmonar. E, tão ou mais importante, manter uma equipa motivada num laboratório onde seja aprazível para todos trabalhar, com espírito de camaradagem e de entreajuda, sem prima-donas, com algum sentido de humor à mistura e onde todos possam atingir o seu potencial de realização.
E os principais desafios?
DC – Os principais desafios são os recursos humanos e a renovação geracional da equipa de cardiologistas de intervenção. Para termos mais salas a funcionar necessitamos da alocação de recursos humanos – médicos, enfermeiros, técnicos e assistentes operacionais – o que é cada vez mais difícil. Por outro lado, a pressão assistencial é muito intensa o que impede que os hemodinamistas se dediquem virtualmente em exclusividade à hemodinâmica. Como exemplo posso referir o facto de alguns de nós termos turnos de ecocardiografia e de todos nós, sem exceção, fazermos serviço de urgência presencial numa rotação em par de igualdade com todos os outros médicos do serviço (e acrescendo obviamente aos períodos de prevenção à Hemodinâmica). Tal como na maioria dos laboratórios do mundo ocidental, a explosão dos procedimentos de intervenção cardíaca estrutural (eg. TAVIs, MitraClips, encerramento de apêndices auriculares, etc.) tem vindo a expor no nosso serviço a escassez de salas de angiografia e dos meios humanos. Acresce que existe uma migração dos operadores mais seniores para a intervenção estrutural. A formação de um cardiologista de intervenção requer muito tempo, dedicação e volume. Segundo dados publicados pela Sociedade Europeia de Cardiologia – e disponíveis no site da Sociedade Portuguesa de Cardiologia – existe uma escassez crítica de cardiologistas de intervenção em Portugal, só tendo abaixo dele as realidades do leste europeu – incluindo países da antiga União Soviética e do Médio Oriente. Segundo esses dados do Atlas da Cardiologia da Sociedade Europeia de Cardiologia de agosto de 2019 (que incluiu todos os países da Europa e ainda países do Norte de África e do Golfo Pérsico – Síria, Tunísia, Líbano, Marrocos, Argélia, Egito, Israel – e países da antiga União Soviética – Quirguistão, Cazaquistão e Azerbaijão), apenas oito países têm um número menor de cardiologistas de intervenção por milhão de habitantes que Portugal.
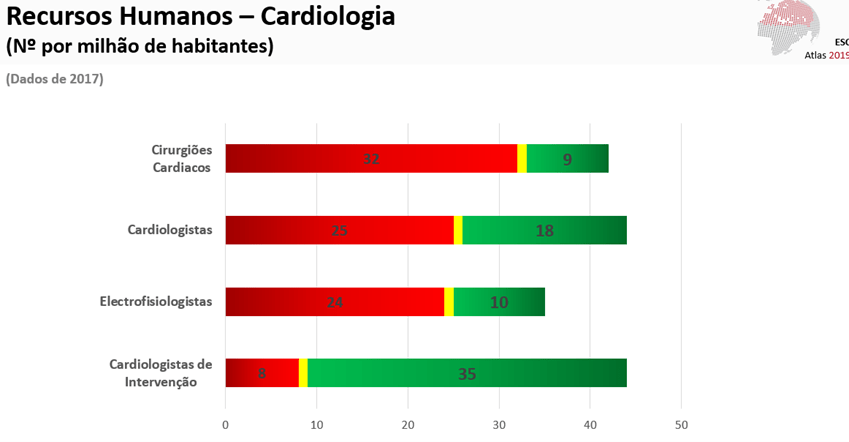
(a amarelo o ranking relativo de Portugal)
Este deficit relativo torna-se ainda mais perturbador quando comparado com outras especialidades ou subespecialidades, nomeadamente com os cirurgiões cardíacos e com os electrofisiologistas/arritmologistas. Os cardiologistas de intervenção são dos bens mais escassos da área cardiovascular. O facto de estarem constantemente expostos a radiações e de assegurarem a prevenção da via verde coronária 24/7/365 torna esta subespecialidade cada vez menos atrativa para os jovens internos. Sublinho também que a prevenção ao laboratório de hemodinâmica é uma prevenção em que somos chamados com grande frequência a qualquer hora do dia ou da noite, em qualquer dia do ano e não uma sinecura como são algumas das prevenções de outras especialidades. Se não forem abertas vagas adicionais (e não apenas para substituir hemodinamistas que saem do serviço por reforma ou por outro motivo) e se não se criarem condições para tornar este tipo de atividade mais atrativa temo pela ausência de capacidade de resposta que não só o nosso, mas como os restantes laboratórios nacionais, possam vir a dar à população portuguesa.



